
飯田橋駅東口より徒歩0分
内科・心療内科・精神科
東京都千代田区飯田橋4-9-9
第七田中ビル8階
代表電話番号:03-6874-6127
FAX:03-6260-9863
当院はJR線路沿いです
予約の仕方
予約は「初診の方へ」の頁をお読み後に診療時間内に下記にお電話ください
03-6874-6127
● 医院情報

飯田橋駅東口より徒歩0分
内科・心療内科・精神科
| 医院名等 |
|---|
| 飯田橋東口内科心療内科診療所 飯田橋東口診療所(正式略称) 医療機関コード 0134833 |
| 院長 |
| 下平 智史 |
| 住所 |
| 〒102-0072 東京都千代田区飯田橋4-9-9 第七田中ビル8階 |
| 診療科目等 |
| 内科・心療内科・精神科 小学生以上を対象にしています。 自立支援使用可能 障害者手帳・年金記載可能 生活保護対応 |
| 連絡先 |
| 代表電話番号:03-6874-6127 FAX:03-6260-9863 救急センター・保健所・警察の公務の方専用緊急番号:070-9175-1389 業者様、患者様質問用:1@iidabashi-shinryounaika.jp |
| 補足 |
| 精神保健指定医 内科認定医 心療内科専門医・指導医 社会医学専門医・指導医 千代田区医師会員 東京大学心療内科医局員関連病院 |
お知らせ
【お知らせ】
*開院日は当ページ最下部のカレンダーもご確認ください
・月曜日と火曜日と木曜日の13:00~17:00と金曜日は完全予約制です。
金曜日(予約必須)はお休みの日もございますので、ご来院の際はお気を付けください。
【再診予約不要枠の拡充】
4/11(土)より、土曜14:00~17:00(下平医師の枠)は再診予約不要枠に変更いたします。
既にご予約を取られている方は優先的に診察させていただきます。
よろしくお願いいたします。
納得のいく治療を心掛けています、何か困ったことやリクエストがあったときはLINEください。かかりつけの患者さんで医療の範囲のお願いはなるべく対応しています。
待ち時間の平均は20分ちょいですが、混み合う時間帯は1時間ぐらいお待たせしてしまう時もたまにあります。
待ち時間が長い時は外出も可能です。順番が近くなりましたら電話させて頂きますし、順番より遅く外出から帰られましたら最優先で診察させて頂きます。うまくご利用ください。
14時以降は9Fの待合室(机とパーテーションが使えます)ご希望の方は受付の時に申し出てください(診察を待っている間だけ使えます)呼び出しベルも鳴らします。
オンラインの対応をしっかり行っています。
オンライン診察が本格化することが、お国の方針となり、全国的に精神科のオンライン診察が推奨されることとなり、当院もそれに従うこととなりました。
患者さんのメリットとしては待っているのが自宅であると待ち時間があまり気にならないといったことがあるかもしれません。(当院は診察券出して外出して一番で見れますが・・。)オンライン診察の方は対面の方がいない時に診察しますので対面の方も待ち時間が少なくなるなどのメリットがあると思います。当院はラインを使って行いますので、診察時に伝えたいこと相談したいことなど送っていただき診察に生かすことも可能かとは思います。部屋の様子などは把握しやすくなるかもしれません。
ただ、対面でないとわからない情報が入らなくなります。いままでオンライン診察は行われてこなかったものですので、慎重にルールを決めガイドラインをしっかり守り対応してこうと思っております。
保険証を毎月、コンサータカードはその都度確認が必要になります。オンライン診療でマイナンバーお使いのかたはマイナンバーカードの写真を送らず保険情報を送ってください。マイナポータルから自身で保険証番号を確認できます。(https://ssl.kenpo-net.jp/how-to-find-his-number/)それを送ってくださるのが一番お国の方針にあっていると思いますが、勤務が変わってなければ変わらないので確信が持てる人は変化がないことを教えてください。
保険証の不正利用(誤認利用)は年に何回かあります。必ず健康保険組合からの指摘でバレてしまいそのあと当院も本人も修正などの手間がかなりありますので、適正利用を心掛けましょう。(通報はしていません)
接遇
当院の接遇の方針 当院は「親戚のおじさんの家に行った雰囲気」を目指しています。困っている時に何をしてあげたらいいのかな?とおもって対応してくれるあの温かみのある雰囲気で親子の近さや友達と異なる立場です。丁寧な高級ホテルや大学病院のような対応はしていません。治療効果があがると思われているためしていますが、これは当院が決められることであるので、どうしても一流の丁寧な対応でないと怒りが出てしまう方は他の大病院を紹介いたします。年下の方には「どうだい?調子は」とか、年配の方には「あなたはどうおもいますか?」とききます。「○○様はいかが思われますでしょうか?」とは聞きません。聞き間違いでお叱りがありましたが貴方・貴女(あなた)とはいいますが「あんた」とは言いません。
様々なことでものすごく怒りをお持ちになる方がいますが、ここは治療機関であり患者さんがよくなるために医師や心理士が対応しております。誰も患者さんに害を与えようとしていませんし、医療の部分は国が定めており東大病院で治療していた時と同様にしっかりやっていますし、親戚や知り合いが来ても同じように対応しています。自分の利益を優先させる営利企業ではありません(医療機関は非営利組織ですし、自由診療のカウンセリング部門は赤字で運営しています)。猜疑心を強く持たれますと大した害もないことで間違いや納得のいかないことを指摘して怒りまくることになってしまいます。穏やかに自分が継続的に来て健康になるために通うイメージで治療していきましょう。当診療所も至らない点があるかとおもいますが、言って下されば対応をします。悪意のない小さなことで怒りがでたり「ご迷惑おかけしました」と私が申しても許せないのは病気のせいだと思ってはいますが、継続的に怒り続けており当院の患者さんやスタッフに迷惑がかかるかたは当院での改善は望めないかとおもいますので、自分の問題であると認識して治療に向き合うまでお断りさせていただいております(年に1-2人います)
病気の治療は辛く大変なものですが、そのなかでも少しでも前を向いて穏やかに楽しく治療していきましょう。院内と診察室は持参の飲みものも可能です。穏やかにリラックスして話すべきことを話してください。
ぜひ使えるかたはうまく使って待ち時間を減らしてください。なるべく、患者さんの分散に努力しておりますが、皆様もご予定があるでしょうし、アクシデントなどで予定通りに来院できないときもあるかと思いますが、可能な限り対応しますので、うまくやっていきましょう。
私もあの手この手で皆様の待ち時間を削減しようとおもっております。すいている時間をお伝えして、家族の相談は紙にしていただき、復職や休職の相談がある人は別の時間に来てもらうようにお願いしているのです。なかなかうまくいかず、本当に申し訳ないと思います。声がけなどしっかり対応していきますのでお待たせする方はよろしくおねがいします。
ただ、「待ち時間を短くするのが成功で待ったら失敗」という考えはやめて頂きたく思っております。午後は9Fのブースの机を空けておりましてゆっくり本なども読めますし、外出して食事や散歩も可能ですので、穏やかな気分でおすごしください。薬も一部の薬局と相談して薬局に行かなくても家に送ってもらえるようにもしています。
予約と待ち時間
予約をしても待ち時間はあまり変わりません。入院の話などある方がいると一時間程度待たすことがあります。月曜日木曜日の夕方は短時間枠として待ち時間短縮を試みておりまが、それ以外の時間は最大一時間程度待つことを理解してください。その間外出などは可能です。
「処方箋だけ希望」や「待ち時間無いようにしてほしい」などのご希望はなかなか添えないのですみませんがお願いします。
長めの相談を希望される方へ朝いちばんは遠慮いただき、受診に来た時に次回こんなことを相談したいとある程度紙にまとめて下されば、時間が取れる時間帯を案内します。
入院や命の危険のある相談は事前にメールなど下されば診察終わりの時間などを最優先で確保して相談に乗ります。遠慮なくメールください。
待ち時間の負担軽減ですが、薬局をオンライン対応にすれば当院をでてすぐに家に帰ることができて家で電話で薬局と対応ができ、後日薬も自宅に送られてきます(郵送費かかります)
当院から処方箋も近隣薬局にFAXと郵送を無料で行っております。このシステムで皆さんのご負担を相当程度改善させていると思います。
一人の患者さんが長くかかってしまうと周りの方へすごくご迷惑かけてしまうことがあるのでご協力お願いします。
感染予防
少しでも感冒症状があるかたは、電話診察か予約での別室受診にさせていただいておりますので、メールでご連絡ください。咽頭痛・風邪症状のある方の8Fへの入室をお断りしております。別室がありますのでそちらで夜に見ます。
室内の吸排気の電動換気量を上げて、壁向きにお座りいただき、昼夜は9Fの待合も開放しています。
当院の体制作りにご協力頂きありがとうございます。
再診の診察時間:短時間の方は月木曜日の夕方、最大10分ぐらいの相談の方は月火木土の午前中と火の夕方に時間を設定しております。それ以上の相談事がある方は受信時に主治医にご相談ください。
その中で、心理的な不安や抑うつとの向き合い方、行動の是正の仕方、健康のために今一番必要な課題など話し合っていきます。入院の必要性の検討や人生の大きな転機についての相談に関しては別日に取ることも可能なので医師に相談ください「入院の相談をしたいので時間取れる時ありますか」ときいてくだされば空いているときや診察終了後に時間をとります。ほかの患者さんの迷惑にならないようにうまく患者さんの希望に沿うようにしていきますのでご協力ください。
再診の話ですが、治療でもしも話し合いたいことが話せていないと思ったら、毎週紙に簡単にでもまとめて来てください。混んでいる時でしたら別日に時間をとって話しましょう。私が、この一週間どうでしたか?調子はどうですか?とお聞きした時に口頭で「相談事が三つあります」などと話してくださっても話ができます。毎週来ていただいてゆっくり話を進めていきましょう。時間がかかる方も可能な日時で対応しますので納得のいく治療をしていきましょう。相談事が多いかた(薬でのコントロールがメインでない方や休職中の方など)は毎週来てくださって一週間の困ったことを相談してくれる方がいますが、そういう方がより適切により早く治っていっております。自分の治したいところ変えていきたいところを相談くだされば、適切な薬や適切な心理療法をお伝えできると思います。そうして改善してから、徐々に診察の間隔を伸ばし1か月に一度の薬の継続のステージに移っていき、寛解にもっていきましょう。困ったとのみ来て長時間時間をとることは周りの患者さんのご迷惑になるため対応できずすみません。ご理解ください。
自分では話をまとめるのが困難な方や医師と何を相談すべきかわからない方などは心理士もいまして、相談に乗ることが可能ですので遠慮なく申し出てください(有料)。傾向として、医者は健康になるためにはどうしたらいいかどうかんがえたらいいか何ができるのかという未来の対策を話す傾向にあり時間の関係などから端的にやることだけ言われるように感じられるかたもいます。カウンセリングでは今のつらさやをはなし、医者のアドバイスに至る経過ややり方を一個一個相談してくなどの役割分担ができることが多いです。
主治医に自分のことが相談できない、アドバイスがもらえないということは当院では絶対に無いようにしております。当院はまだ、ピークの時間以外は対応が可能です。毎日の日記や生活記録表や食事記録をつけてくれている方、毎週適切にきてくだされば必ず目を通し対応します。安心してかかれる診療所づくりのために皆さんにもご協力をお願いしております。(ただ、自分で自分の病気が良くなるためにはどうしたらいいか、どんな努力が必要なのかを自分で診察の時間以外の時によく考えて、まとめ、医師と話をすることは、うつがひどいとき以外はとても重要なことですので、相談事がある時はそのような時間やまとめをお願いすることがあります。)日記には現状とともに今後良くなるためには何をすべきかを書くことがとても大事です。ぜひ薬を合わすこと以外に患者さん自身がする小さな、でも重要な一歩に気付きそれを積み上げてください。カウンセリング代も毎週来られる方には近隣の中ではかなり安い値段に設定しておりますので、うまく活用ください。
受診の頻度
受診の間隔
薬が主で病状がほぼない方:月一回
軽症の方:1回/3週
中等症の方:1回/2週
重度の方:1回/週
受診の目標
初診~:十分な情報を医師にお伝えください、見立てや今度の治療法をしっかり検討してその方針で数か月治療しましょう。
急性期:本来の自分を取り戻すのが大事です。環境調整(ストレス調整)、健康的な睡眠食事運動、軽度の薬をもちいまして、自分が今週何をしたら(考えも含む)健康的になのかともに考え実行してください。頑張る方向性を気を付けてください本来の自分をとりもどす方向に頑張りましょう(仕事や辛いことを我慢するのではない)。しばらくたちましてだいぶ落ち着いてきたら健康的になる行動を考えながらストレスがかかる環境に戻っていきましょう。じっくりゆっくり自分のこころを見つめながらお願いします。しっかり伴走します。
慢性期:精神疾患の多くは慢性疾患とされており6か月以上かかるものがほどんどですし、年単位で治療を行うものも多くあります。病気的にはしっかり自分に合う薬を探してくことがとても重要であり、当院は患者さんと相談しながら多くの種類の薬を試すことができます。当院は医療以外にも心理的なものまで対応しています。少しでも通常医療(薬を飲んでワンポイントアドバイス)だけでは改善しない方も改善してもらうためです。他の患者さんの迷惑にならない範囲で行っておりますし、本格的に心理的な対応をしてみたい方は心理士を安価で用意しております。まずは自分の心理状態(感情や思考や行動)が他の人とどう異なるのか把握していきましょう。そしてそれを他の人と同じようにすることができるのか検討していきましょう(健康的な自分をイメージしてそれに近づけていくことが大事です)それでもまだ改善できない自分の欠点が残りますので、それをじっくり見つめつつ大きな問題とならないように自分を知って社会を知って工夫や努力の方向性を見つけていくことが心理的改善につながっていきます。治療はマッサージ施設やリラクゼーション施設とは違い、とてもつらい作業になりまして癒されるのではなく心理的な訓練のようなものになることもあります。一つの言語やスポーツを楽しめるようになるぐらいの時間がかかりますが心が以前より健康になることはとても重要なことですから頑張ってやっていきましょう。
受診の間隔はとても設定が難しい問題であると思っております。病状が重いときは当然毎週の受診が必要です。休職中のときは毎週の介入がしばらくは不可欠ですが、しばらくして、投薬の調整毎週のやるべきことが定まると二週に一度でもいいかと思われます。生活習慣の確認その取り組み、自分の読んでいる本に対する質問。病状を維持する考え方などしっかり話し合っていきましょう。ただ、頻回に受診して、毎週の相談をして、自分が一週間にした努力を話し合って、時には心理士にも相談して・・。を行っている方は病状の改善やその後の再発のリスクが異なります。また、自分のメンタルのタフネスさも向上しますので治療をしようと思ったこの期間を大切にして当院で6か月は治療をしてみてください。
人によっては毎週自分が書いた認知再構成のコラムや問題解決療法や生活の記録や食事の記録を見せていただき、アドバイスさせてもらっています。時間の関係から一枚か二枚しか見れませんが、自立支援を受けると500円で診察が可能ですので、月に2.5千円ですから来ようと思ったこのを期によりいっそう健康になる訓練をしていきましょう。
病状が改善するにつれて投薬の調整がおわり、本も読み終わり安定してくると悪化の防止や再発の防止に焦点がうつりますので、そうなりますと一月に一度の受診と投薬で十分になってくるかと思います。
病気の告知 工事中
当院では病名の告知をしっかりしています。大きなくくり(気分障害、発達障害、摂食障害等)でも小さなくくり(双極性障害、ADHD、過食症等)でも頂けた状況の中から判断しておつたえしています。病気を知ることで、その関連の本などを読まれて訓練や環境調整や今後の生活を検討していくの役立つと思われているためです。糖尿病や高脂血症も自分の病気を知って初めて、悪化予防について本やネットで調べて対策を取られることかと思います。一部の昔の診療所のように大人には自律神経失調、子供には起立性低血圧としかつたえないことや薬だけ飲んでおけばいいよとはしていません。
初診の時にお伝えできることも多いし、発達の検査などを行ったときに必ず伝えております。診断書なども作成しているときに診断名もかかれています。もし自分の診断が疑問に思ったときには診察の時にきいてください。ただ、人格障害圏はDSMですと2軸ですし確定診断はしておりません(回避の傾向や情緒不安の傾向についてはお伝えしています)
裁判所に出すような確定診断を行ってはおりません。大学病院などをご利用ください。(何回も面接をして十万近く頂いて行うものですので)
連絡事項
・受付業務の簡便化を図っています。医学的な病状や相談等を受付の者に相談せず診察時に医師とお話しください。副作用などで緊急で困っている場合は医師から折り返し電話しますので、受付に折り返し希望の連絡ください「緊急な副作用とおもわれる○○の症状で相談したい」とだけいってくだされば大丈夫です。ただ、緊急の症状と言いますとアレルギーぐらいかと思いますので、重い時は救急車を及び下さい。(医師との電話は電話再診料等少しですが費用がかかります)
・土曜日の11時以降と平日6時前後が混んでおり、皆様にご迷惑おかけしております。仕事や学校等特段の用事が無い方は避けてくださいますとうれしく思います。よろしくお願いします。
・診察券の代わりに保険証だけで受診が可能です、保険証をお持ちの方は保険証のみお出しください。診察券もほしい方にはお渡ししています。(カードが多くて困る方が多いため)
・皆様のご要望を聞き、「行きたいときに行きたい」とのことでしたので、再診の予約枠がかなり無くなりました。薬がなくならないうちにお越しください。受診の間隔は医師のアドバイスを聞いて受診ください。
・予約がないので数日前に緊急で診療所を閉じることになっても連絡するすべがございませんので、受診前にHPやこのページを読みましてご対応ください。(私がコロナの折は迷惑かけました。)
・現在は新規の患者さんを削減して待ち時間の軽減を行い患者さんの負担軽減を図っています。特別な相談があるときは受診時に相談してくれれば翌週の時間の空いている時間の予約をお伝えできます。
家族へのかたへ
本人と家族の心の健康に寄与できる診療所を目指しています。
基本的にはある程度の年齢の方は初診の受診時に家族が話したいことがあれば同席してもらい一緒に話をしていくことをしております。家族の意見を伝えたいときなどは手紙にして下されば患者さんと診察の時に一緒に見ながら家族からみた問題点に対しても話し合いたいと思います。
申し訳ないのですが、急に家族だけこられて長時間お話しされるのに対応できなくていろいろな問題が生じないようにして行きたいと思っております。患者さんが待っているときに、困っているのはわかりますが長くお話をされても相談に来たご家族にも患者さんにも多大な不利益不満足をお掛けしてしまうことになり当院の課題となっております。メールなどで連絡をいただき、基本的には10分以内でおねがいします。患者さんのために家族から状況を聞くことはとても大事ですし、対応をお願いすることもあります。家族の気持ちの改善や不安の解消が本人の治療に必要ですし、ご病気の方の家族の負担はとてもとても大きいものであるとは医者としてしっかり認識しております。
当院ではご家族からの要望もあり、ご家族のケアや患者さんの治療などに対するご意見など心理士のカウンセリングにて整理して頂き、家族全体としても健康になれるように援助していきたいと思います。ただ、守秘義務があるので本人の許可を得ておねがいします。(相談整理の予約代:カウンセリング代として2000円~、別途保険の家族通院精神療法代等:3割負担で1500円がかかります)
待ち時間削減の対応
待ち時間少なく受診がしたい、というご希望がかねてより多く寄せられておりました。
近隣で働かれている方が仕事後来られる時間帯が同じなのでなかなか調整が難しいのですが、月曜日木曜日の夕方を「待ち時間削減の日」とさせていただきました。休職中の方などはなるべく午前中の受診をおねがいします。
待ち時間削減の日(木曜日の夕方、6分/人を目安にしています)
花粉症や慢性疾患の治療、メンタルでは投薬の簡単な調整や診断書や傷病手当金などの作成も可能です。睡眠時間の確認も行えます。
職場で上司とどう対応するか助言がほしい、今の職場をどうすべきか助言がほしい、家族関係の対応の仕方など詳しく病態や状況を聞きとり、適切なアドバイスをしていくのは他の曜日や他の時間帯におねがいします。
書類作成
注意点:通院中の患者さんと通院中でない患者さんはかける書類が明確に分かれています。
依頼に関して:成人されていましたら御本人さまより依頼下さい。
継続的に通院中の患者さん:ルールはありますが可能な限り診断書を書き、公的な援助がしっかり受けられるようにして、障害がありながら生活する大変さに考慮して対応していきます。医師として継続的に受診してくださる方は私にとって特別な患者さんであり、できることはしっかりしていこうと思っております。年金は当院で1.5年受診しているかた、手帳は6か月受診している方を対象にしています。通常の勤務が困難な方は3級を入院を繰り返す方は2級をお書きしています。書類は主治医が治療の経過の中で書いていくものであり書類を書いてくれるから当院を希望するということはお控えください。
継続的に通院中でない患者さん(数か月来られない方):通院時の書類は書きますが、その後の書類を書いてくれといわれてもお書きしておりません。というかかけないものなのです。通院されていない患者さんにもかかわらずものすごく強引にお願いされて困ってしまうことが多々あります。主治医が書くものであり、主治医とは何回か見てもらった以前の医者ではなく継続的に現在見ている医者になります。通院しなくなってからの傷病手当、労災、年金、手帳、雇用保険、民間保険などなどは書きたくても書くことが困難です。多くの書類は現在しっかり治療しているにはも関わらず障害が重く仕事等が困難であるがために発行する書類であり、その補償を受けられるものです。年に一回しか診療しないのに書類を書く不適切な医師もいるのは存じておりますが、当院はそのような対応はしておりません。
受診時間
| 時間 | 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 9時~12時 | ○ | 〇 | - | ○ | ● | ○ |
| 午後 | 13時~17時 | ● | ● | - | ● | ※ | ○14時~ |
| 夜 | 17時30分~21時 | ○EX | ○ | - | ○EX | - | - |
※月曜・木曜18~21時は○EX:「待ち時間短縮の日」心療内科の新患予約を取らず再診の方や一般枠で相談が短い方(5分ぐらいが目安です。診断書投薬可)を優先しております。
時間がかかる相談などには他の曜日をご利用ください。
○ 再診予約なし (心療内科新患の方は予約してください)
● 再診でも予約必要
※ 金曜日は完全予約制です。金曜午後の予約必要枠は外来がお休みの日もございます。
心療内科新患の患者さんでもお時間があまり必要ない不安や不眠の方は一般枠で受診可能ですのでお電話で「一般枠で受診希望」とおっしゃってください。
近隣の薬局は基本的に夜10時までやっており、夜間診察でも薬はもらえます。
家族の方も一緒に当院で治療を受けてくれる方
患者さんのご家族を当院で見ることには良い点と悪い点があります。良い点としましては家族からの目線をよりよくわかり治療に行かせたり、家族の内科的な薬も含めてもらえたりします(初診は本人が必要)
医療においては家族受診が認められており、メンタルの時は家族通院精神療法として国に認められておりますので、投薬を含めて可能ではありますが、現在はオンライン診察などもありますので方針としては処方はなるべく本人の受診になっていきます(過渡期)。小学校高学年からは私も薬局も本人に説明すべきだと私は思っております。
悪い点としては家族の利益が相反するときです。一人は入院したいでももう一人は入院されると困ってしまうという状況などもそうです。私は一応あまり考えすぎずに、目の前にいる患者さんのベストは何かということで助言できるタイプではありますが、他の先生も来てくれているので他の先生にもお願いして別々に見てもらうことも可能です。
家族で2人以上が患者さんである時は、状況に応じて病状をお聞きさして助言をさせてもらっており来院されていない方の家族通院精神療法は頂いておりますが他の面で負担が少く無るようにしております。
辛さの感情が高ぶりどうにもできない時つらかった時
人と話をして落ち着けることも大事ですが、なかなか医者が何十分という時間対応してあげられないことも多く、カウンセリングの予約を取ってじっくり話してみてください。朝開院前から並んで辛さを医師に話しましてもなかなか対応が難しいのが現状です。当院は救急医療を行っておりませんが、かかりつけの患者さんにはなるべくその週で時間をかけてカウンセラーが聞き取る時間を取ることができます。緊急カウンセリングで少し気持ちが落ち着き、冷静に考えられる自分を取り戻せると思います。5分10分でしたら私でも対応可能ですが、カウンセラーとの話が効果的であると思います。一度LINEか受診の時に相談ください。その後に医者と再発予防や対応について検討しましょう。
本の紹介
投薬だけでない一歩進んだ医療を行いたい、と思っておりますので、その一環でこころが晴れるノートなどいくつかの本を無料で貸し出したり紹介しております、特にうつ病や適応障害の方の本を用意しております。
待合にある大丈夫シリーズの本は皆様のお役に立っていますでしょうか。こころの安定にはとってもよいほんだとおもっております。
そのほかの本をよく聞かれますが、皆様には「専門家が書いた患者さんや一般の人向けの本を読むように伝えております。」まともな医師や心理士が書いた患者さん向けの本をおよみになってください。一章ごと来るたびに疑問点や参考にする点、などをお伝えくださればうまくアドバイスできると思います。
メンタルの医療は薬だけでなく、心理的な訓練や勉強がとても大事です。本を読む癖をつけていただき、わからないところは医師やカウンセラーに聞いてください。専門家が書いた一般の人向けの本であれば積極的に相談に乗りたいと思っております。ネットの情報はなかなか責任をもって分の内容を推敲せずに載せていることもありまして参考程度にしてください。専門家が自分の名前を出して責任もって書いている本を少なくとも3冊参考にしましょう。
心理テスト
検査においては、妥当性と信頼性が担保されている検査を用いて妥当性と信頼性が担保されている内容を中心に結果を伝えております。WAISをやっている時にとても不安そうで何回も質問されていた方がいたとして、結果に「不安そうだ」とはかかないです。WAISの検査において信頼性と妥当性が証明されているものの中に不安がないためです(一部の知的な能力のみが証明されている)心理検査の結果とそれをもとに心理士や医者の推定や推測や考えを結果と分けています。
WAISの結果の時に、当院は妥当性と信頼性が担保された結果(能力)をしっかりわたしております。WAISのマニュアルには検査結果は合成得点及び基本検査と補助検査からなる各下位検査項目の特典パターンによって評価される。とされておりマニュアルにそって8ステップの分析おこなっています。心理検査はWAISも含めて結果は上記のため誰が評価しても同じようになるものです(評価者間信頼性が担保されている)そのため心理の専門家にはこの結果をお渡しし、本人は治療の中で解釈をお伝えして、個別の機関に関しては聞きたいことを連絡くれればコンサルタントしています。
他の施設では結果と解釈を混合させているところがあり、患者さんが紙を見て何が結果で何が解釈なのかわからないところもあります。心理士さんなどが1回あって面談をして解釈をしているところもあります。しかしながら当院では1回会った者がWAISの結果とご本人さんを見て解釈をするのは不十分であると考え、このため当院では解釈は医師や心理士など継続的な支援を行っているものがWAISの値と普段の状況を総合的に判断して解釈していくものであると考えます。結果が独り歩きして(WAISの結果のみで判断されている施設がありました)いくのは防ぐべきだと思っています。
WAISは一部の知的能力を図るテストであり、それ以上でもそれ以下でもありません。知的能力から発達的問題がどこまであり、知的能力の問題がどこまであるか評価していくことは継続的な治療やカウンセリングでは重要となっていくものであります。しかしながらWAISで発達の診断をするものでありませんというかできません(信頼性と妥当性が証明されていないためです。一部の発達障害との相関がある論文もありますが、まだまだ少なく確定的なことは言えません。)
他施設で心理的な支援を受けられている方においてはその施設に紹介状を送ることが可能です。
WAISを例に出しましたが、当院では心理テストの結果は信頼性妥当性が証明されたものが結果であり、それを継続的に治療やカウンセリングを行っているものが評価していくことが重要と判断しています。
生活記録表
休職中の方にはぜひお願いしたい。
投薬だけでない一歩進んだ医療を行いたいと思っておりますので、その一環で生活記録表をつけていただき、毎週もしくは隔週の受診の方にアドバイスしています。医者に病状を聞かれると悪い日の話ばかりしてしまい、医者もそんなに悪いのであればとどんどん薬が増えるということがあります。いい日も悪い日も見ていけるのが生活リズム表です。つけたい方は受付横にも置いてありますし、無料でおわたししています。
メンタルの医療は薬だけでなく、心理的な訓練や勉強がとても大事です。その一つに自分が行っている生活の習慣が病気の維持を引き起こしている可能性があります。医師や心理士と確認してよりよい日常生活に持っていきましょう。また、不眠の方もこの記録表をつけると睡眠の状況がとてもよくわかります。また、睡眠のための努力も行う意欲が出てくると思います。ぜひうまく使ってください。見本と実際記載する白地がおいてありますのでご自由にお使いください。
薬について
薬は病気の時にはうまく使いこなしてほしいものであり、治療のなかで心理社会的治療とともに大事な治療です。医者と患者さんの双方の同意に伴い、健康保険組合のお金と患者さんのお金と行政の補助費によってもらうこととなります。そのため様々な制約(医学的保険的)の中で処方していくものであります。普通の物を売る小売店とは異なり希望通りにお出しすることができないこともあることを理解ください(小売店もおひとり様何個など規制がありますが)。そんな中でも当院は患者さんの希望に応じて試したい薬がためせるように努力しています。医者がつかう薬は必ず副作用が多かれ少なかれあるものであり、その状況をなるべく報告して飲んでいくべきかどうか検討するものです。「医者は自分の希望された薬を何でも好きなだけ出してくれて当たり前で断るのはおかしい」と思われている患者さんがたまにいるのですが、双方の同意で出されるものであり医者の判断で断られることがあることを理解してください。「Aという薬が欲しい」という方に「副作用が強いからBの方がいいと思いますよ」とか「今の薬を増量したほうがいいですよ」お伝えしてそのばでは「それでいいです」といっても「出してくれないから転院する」とか言われる方がおりますが、もう少し二人三脚で歩くことを理解しましょう。どうしても欲しいなら「どうしても欲しい」と言ってくれればリスクを説明して出すことも可能ですが、できれば「では一か月ぐらい先生の方針で頂いて、それでも改善がなければおねがいします。」ぐらいの気持ちになれるといいと思います。
最近の薬の話;
レキサルティーがうつ病・うつ状態(既存治療で十分な効果が認められない場合に限る)の効能効果を新規に取得しました。古い記載されたものを見ますと統合失調症だけになっていますが、この度、効果不十分のうつ病の方に認められるようになりましたので、今までの薬で不十分であった方はにはお出ししています。ただ、ドーパミン系の薬ですのでそわそわして座っていられなくなるアカシジアなどが生じる可能性があり、その時は対応いたします。いわゆる抗うつ薬とは異なり、離脱やアクチベーションや躁転が起こりにくいので試してみたいかたは仰ってください。薬は以前は統合失調症だけの薬であったのに、うつ病の薬になっている。実はよくあることであり、統合失調症の薬は双極性障害やうつ病や発達障害の二次障害によく聞くことが多々あるのです。
薬は基本的には安全な薬を小量から用いて採血も行いつつ副作用を確認しつつ増量を検討していきます。内科薬は必要量を初回から出しますが、精神科薬は少量から開始して毎週少しずつ増加させるものです。私は患者さんの副作用を聞きながら普通の先生の半分ぐらいから出していきますので、副作用が確認でき急な強い副作用にならずよい反面、効きがおそくかんじられるかもしれません。また、だんだん増やしていくのでどんどん増えていくように思われるかもしれません。内科薬は風邪薬一日3錠と出しますが、精神科薬は一日半錠から初めて0.5錠→1錠→2錠→3錠と行くたびに増えていく感じがすることがあるかもしれませんが、そういうものなのです。
当院では薬は用法容量を守ってお出ししています。また一か月処方などの保健所の規制がある薬はその規制通りにだしており、違反行為をしておりません。たまに二か月分出してくれ、頓服で飲んでいるけど毎日飲むようにくれと強くお願いされるのですが、当院は定められたルールの範囲でお薬を出す診療所だと認識ください。世の中にはまだ倍量処方などを行っている医者もいるらしいですが当院ではしておりませんのでご理解ください。
当院では患者さんが同意されたお薬以外を出すことをしていません。飲むのに抵抗がある方がいるのはよくわかっていますので、極力負担のない生活をして薬がなくて理想の生活ができるか、薬を飲むか、考えて下さって大丈夫です。しかしながら誰かの援助を受けている時は速やかに治す義務がありますので一週間などは様子を見ますが、しっかりとガイドライン通りの治療を行っていきましょう(会社から休職の援助をもらっている時)。
当院は副作用相談はLINEで行っております。緊急時だけ電話してくださって「副作用で相談したい」と言って下されば私から当日中にお電話いたしますので相談しましょう(数百円かかります)アレルギーなどの時は必ず投薬を中止してご相談ください。
当院はほぼお国の意向通り、処方箋を発行して外部の薬局にて薬の説明と薬をもらうとする分業を行っております。当院では最低限の薬の副作用と飲むことの妥当性を説明していますが、調剤と説明は薬局です。薬の注意事項として、妊娠や運転が禁止の薬剤がありますので、薬局でもらう薬の説明の紙を新しく薬をもらったときはかならずお読みください。妊娠や運転の禁止や注意など聞いていないあとで申されることがありますが、ちゃんと紙で渡されているかとおもいます。
薬の希望は医師にお伝えください、希望と違う時は受付でも変更できますし(電話ではできません)、薬局でも変更できます(薬剤師から電話で変更可能)。そのような状況のため当院が営業中に薬局に行くことをすすめています。また、診療所を出る前に処方箋を確認していただいて、薬局に出すときにも確認し、薬局から薬をもらう時にも確認してもらってください。
薬の残薬は約1シートたまれば調整しますので診察の時に仰るか紙に書いてきてください。薬は「赤い薬があまっている」と申されてもジェネッリで色が違ったり薬そのものの色かパッケージの色か判断がむずかしく、具体的に何が何シート余っているか言って下さるとうれしく思います。お薬手帳を見ながら自宅でメモをお薬手帳に書いてくるのが簡便です。薬局でも残薬調整可能ですのでその時は色で言っても通じると思いますよ。
薬を意図的に処方量以上たくさん飲むことをODと言いますが、ODをされてしまいますと家族に管理にしていただく(親がカギをかけて管理)もしくは一週間ごとの投与にさせてもらっています。これは患者さんを守るためのものですのであしからずご理解ください。
多剤大量投与を少なくしています。どうしても病状が重く危険がともなう人は仕方がないですが、当院は厚生労働省の推奨のごとく、睡眠薬、抗不安薬、抗うつ薬、向精神薬を各2種類までとしています。また薬では効果が不十分な人は慢性的なストレスの対応が必要になりカウンセリングなども必要になります。薬が多く必要な時には無理をしている時が多いので、休職や休学や入院を挟みまして、環境調整や自分のこころの調整をすることをお勧めしておりますが、そうはいってもどうしてもの時があるのは理解しています。
薬を他人に渡すことは依存性の薬以外でも禁止されています。何のためかしりませんが日数制限の薬を医療機関をいくつもかかりもらう方がいますが、当然当院では監督機関の適応の範囲で行っており、いかなる不正行為にも加担をしていません。保険の不正利用となり健康保険組合から請求が来たり、警察が対応とる(聞き取りがある)こともあります。不正にリフィルにしるしを入れると必ずばれます。
リフィルは行うことも可能ですが、ひと月の制限がある薬を毎週ごとに薬局に行って四回に分けてもらうことが必要な方もいます。ODをされてしまう方です。そのような場合はリフィルも検討しますが、そのような不安定な時には受診も頻回に必要なので結果あまり意味をなさないのがリフィルです。
当院は特別な研修も受けている向精神薬の専門家ですので、依存物質も必要に応じて出しますが、なるべく依存にならないものを試してどうしても困難な時に使用しましょう。依存の物質を急にやめるのは困難です。数か月かかりますがやめ方がありますので依存に困っている方はご相談ください。ただ、依存が悪ではないです、依存の物質であったとしてもそれにより病状が改善し自分の人生が依存しない状況より良いものになれば、それもせんたくであるとおもっております。(最近合覚せい剤のフェンタニルを不安障害の人に投与して改善するといったことが海外の試験で認められておりまして、精神医学の流れに若干ついていけず、今までの患者さんに依存物質をなるべく投与しない、覚せい剤は使用しないで医療をしたほうがいいと習ってきたのを見直さなければならないことを感じています。)
薬の離脱について:お薬は急に抜くと離脱を起こす薬もあります。当院では急な断薬がないようオンライン診療でおくすりをつないでいます。SSRIは急にぬくとセロトニン症候群になったりするようであり、他院の方でも緊急で薬をつないだりしております。またSSRIの中で離脱が強いパロキセチンなどの薬をなるべく使用しないようにして、他の薬で対応しています。離脱で困っている方は数か月かかりますがやめかたがあるのでご相談ください。
上記のことを守りつつですが、患者さんの希望に応じた薬を当院では積極的に、柔軟に試しています。現在の薬以外に希望がある時は希望を明確に言って下されば対応いたします。不安の薬を強くしてほしい、眠気の薬を強くしてほしい、抗うつ効果のある新しい薬をためしたい、比較的落ち着いているのでこのままの薬でやりたい等、副作用を見極めつつ飲んでいるときと飲んでいない時を比較してどっちが良かったか、今後将来的にはどっちがいいのかをともに検討していきましょう。診察ではある時は副作用の確認がほとんどで診療が終わることもあります。
薬の種類と効果の話:「少ない種類を多く出すのがいいのか、多くの種類を少しずつだすのがいいのか??」まだこたえはでていません。副作用の観点からいくと同じ種類の薬でも副作用が違うので多くの種類を少しずつ出す方がのみやすいことが多いです。効果の観点からは自分に合う薬をピタリを見つけられればその薬だけ出すと効果が高いです。私は患者さんと相談してお薬をだすようにしています。お薬の変更や増量を理由付きで提案しますので「どうしたら健康的になれるかな」と考えて決めていきましょう。希望がないのにのませることはしていません。余談になりますが、普通の薬は薬効がある成分が単一で含まれているため5種の薬を飲んでも5種類の物質を摂取していることになります。漢方薬は私も出しますが一袋に5種類以上の物質が含まれていてそれ一つで5種類以上の物質を摂取することになります。化粧品の裏をかえすと20種類ぐらいの成分が含まれています。風邪薬は一袋に某薬をみると7種類のある物質がふくまれています。5種類の薬を飲んでいると多く感じますし、漢方や風邪薬一袋だとすくなく感じますがそれがいいのでしょうか。また一種類の薬で治療するんだと言っている先生がいましたが、一種類で治療できる軽症の患者さんがのこり、それでは治療できない患者さんが去っていき、その先生は患者さんは一種類で治療できているといっていました(確かにその先生のところに通院している患者さんは一種類で落ち着いておられます)。最適は何でしょか、私はその患者さんに会った量と種類をだすことにしています。無投薬の患者さんも私のところにいは結構います。無投薬の患者さんには投薬をすればもう少し早くよく改善するのではないかと自問自答しながらみています。多剤投与している人もいます。その患者さんいに会った種類を合った量だすようにこころがけておりますが、薬の量や種類ではなく患者さんの同意が得られれば、臓器に副作用が出ていないか、依存が生じやすい薬ではないか、病状がなるべく早く改善する貢献ができているを見て決めています。少なくしてみたりおおくしていみたりしながら、ベストをさがしていきましょう。精神科薬は3割の人しか聞かない薬も多々ありますつまり自分に効くという期待値を1とするには3剤は試さないとわからにこともあるのです。聞く人も治るというわけではなく、緩和するだけでその薬だけでは治らないことも多くあります。治る病気とならない病気があるのは内科の病気と一緒で、病気がありながら日常生活が送れることを目標にだすこともたたあります。
治る薬と治らない薬:高血圧になった時に医者は薬をだします。そのときに体重の減量の重要性や塩分を控える重要性をお伝えするでしょう。将来合併症にならないように薬で予防しましょうと言って出し始めます。患者さんはいつまで薬を飲めばいいのか?と聞いてくるのですがなかなか難しい問題であるとおもわれます。うつの病気でも医者はうつ状態であるのでこの薬で症状を緩和させて治しましょうと言って、ストレスケアの大事さと、健康的な心の持って生き方をお伝えすると思います。患者さんは薬で治ると思っていることがおおく、医者は薬で緩和させてその間にストレスケアや考え方の調整を行っていただいくまで大きな問題とならないようにしようとしています。精神医学では日常生活や社会生活で問題でなければ病気に非ずという考え方が主流(医療として)をしめています。そのため薬を飲んでいてもその状況に持っていければあとは患者さん次第であると思っていることが多いです。思っているゴールが混乱していかないようにしていきましょう。まずは医療の目標は薬を飲んでいても日常をとりもどすことにあります。
薬とお金のはなし:患者さんに「先生の経営もあることですからいくつでも出してください」といわれてびっくりしたことがあるのですが、当院は院外処方ですので多く出して当院の売上が上がることはありません。7剤以上薬を出すと逆に処方箋料が減額されて当院としては売り上げが下がります。でも何件も診療所に行くのは大変でしょうから、花粉症の薬、軟膏、目薬、胃薬、血圧の薬から、シップまで出せる薬はお出ししています。当院での精神科薬の平均投与種類は2~3種類となっています。
薬局での待ち時間:常に周りをみて患者さんどうし迷惑をかけないようにお願いします。薬を割ってほしい、袋に詰めてほしい、粉にしてほしいなどのリクエストがある場合は「明日取りに来るので時間のある時に作っておいてください。」とか「郵送してください」として自分の調剤に時間がかからないようにお願いします。またAmazonでピルカッターなどは手に入りますので自分で行うようにしてください(手や目が不自由な方以外)
抗うつ薬について:アクチベーションと呼ばれる病態が発生しうるため特に25歳以下では注意が必要であり、不眠なども含めて急に不安定になる方がいますのでLINEで相談ください。これは飲みはじめにみられます。またすべての抗うつ薬は躁転と呼ばれる症状を起こすことがあります。躁に転じると書いて躁転とかきますが、うつから躁状態になることです。躁状態とは普通の時にしていたある行動がしすぎる状況です。イライラしすぎる、買い物しすぎる、予定入れすぎるなどありますので必ずご相談ください。アクチベーションや躁状態になりにくい抗うつ効果のある薬もあります。以前は双極性障害にも抑うつ期には抗うつ薬を軽度使っていましたが、最近はだいぶなくなりました。私も患者さんの希望によって使うことがありますが、詳しい観察が必要となります。辞め時は元の状態になって数か月たった時と言われています(大きく環境が変わるときは抜きません)3回うつ病になったことがある方は継続的に飲むことが推奨されています。2回うつ病になった方は飲み続けるか断薬するかわかれます。
気分安定薬:基本的には双極性障害もしくは躁状態の方につかわれる薬ではありますが、躁の診断基準を満たさない双極性スペクトラム障害の方に用いることもありますし、うつの方でも抗うつ薬より気分安定薬の方が効く人もいます。よるだけ気持ちが上がりすぎる人などに睡眠効果を狙ってだしたりもします。一部の薬(ラモトリギンやカルバマゼピン)はアレルギーに注意が必要ですので、かゆみが出たら中止相談ください。たくさん飲みすぎると(ODなど)中毒となりますが、中毒というのは依存とは全く違うものです。
不安薬:ベンゾジアゼピン系の薬剤であれば半減期が長いメイラックスやリボトリールがおすすめです(巷ではくべつされていませんが、メイラックスなどの長期に効くベンゾはほぼ依存性がありません)。気分安定薬で代替えが適切な方はそちらを使用しています。
睡眠薬の例:短期のベンゾ系が一番依存が強いです。デエビゴなどのレンボレキサントなどを使用して依存をすくなくしています。うまく依存が少ない薬を使いながら依存の薬はどうしても必要な時のみ使いましょう。 不眠でいるよりは依存のほうがはるかによい
多剤と単剤
もう少しこの話をしてほしいという要望がありまして少し記載します。たまに派閥のようにどっち派でしょうか?みたいなことを聞かれますが、私はどっち派とかのこだわりはないです。私の患者さんには心理療法も併用しているので無剤から多剤まで様々な人がいます。一部の人は薬が少ない方がいいという考えを持った人がいます。なんとなくわかる気もしますが、医学的にはまだ証明がされていません。高齢者や手が不自由な方や嚥下がしにくい方にとってはその通りであると思っております。一部の血圧や糖尿の薬に関しては2剤や3剤が1錠になった薬がありその用途に適しています。もちろん2剤3剤飲んでも煩わしいですが効果は変わりません。単に一剤にまとめるという話ではなく、物質を多くとらないほうがいいという考えに戻づいて単剤推奨の人はいます。
メンタル面に関してはどうでしょうか、メンタル面のくすりでは副作用がほとんどの人に少なからず生じます。投薬は効果も然りですが、副作用との戦いになることが多くあります。副作用は容量依存性に高まるので単剤で高容量を使用する方がつらくなります。(二種類の薬を使っても同じ副作用だとつらくなります)
効果に関しては、同じ効果であれば1剤高容量でも2剤にわけてもおなじぐらいだと私は思っていますが結論はでていません。(いろんなことを述べている人はいますが、しっかりとした論文で結論付けていない)
例:双極性スペクトラム障害の方を例にとってみると、気分の波と不眠と不安がある方がいるとして、リチウム、バルプロさんなどの気分安定薬とリスペリドンなどのドーパミン系の薬があるとします。どれも依存や離脱が少ない薬ですが、単剤でリチウムだけとしますと手の振戦や腎臓への影響や中毒などがでることがあります。単剤でバルプロ酸を24時間効かしますと眠気が強くなりますし中毒のリスクがたかまります。単剤でリスペリドンを出しますとアカシジアやパーキンソン症候群などがでたりします。どれでも単剤で気分の安定と不眠と不安がコントロール可能だとはおもいます。しかしながら、副作用でくるしむこととなります。近年は薬が豊富にあり様々つかえます。そこでリスペリドンを夜少量、バルプロ酸の短い方を夜中程度、リチウムを朝晩でだしたりします。3剤とも気分を安定させる薬ですので効果の面では単剤と同じです。副作用は個々の薬の量がすくないので中毒リスクが下がります。眠たい薬は夜だけにしているので日中の眠気がなく、アカシジアやパーキンソン症候群のリスクが下がります。ということで1剤より3剤の方が薬の副作用はすくなくなり安定を図ることができそうです。近年の目覚ましい薬の開発によってさまざまな薬を試すことができ、また昔は失礼な話ですがよだれを垂らしながら手が震えながら歩き回りながら薬を飲まれる方も多くいらっしゃいましたが、現在はそのようなことは容認できず患者さんの要望も高くなり副作用がほとんどないようにして、日常生活が送れるようにしてほしいという希望となっております。
なかなか要望に応えられるかは副作用の出によるのですが、副作用をみつつ、薬を調整していき対応したいと思っております。もちろん患者さんの単剤で治療してみたいとかの希望があればその方針でしばらくやってみます。当院は同意のない薬を出しませんので遠慮なく相談してみてください。
蛇足かもしれませんが、一剤でも実はレセプターベースで考えると、1レセプターに作用する薬といくつかのレセプターに作用する薬があります。一時期はなるべく少ないレセプターに作用する薬が望ましいのではないかということで薬が設計されましたが、最近はメインのレセプター以外の他のレセプターにも作用する薬が副作用予防や病状の改善い役立つこともありそこまで言われなくなりました。ある時に一部の先生が声高々谷に言われ大ブームになったことは後になると大したことがなかったと判断されるのが精神科医療の歴史です。流されずにやっていきましょう。
採血
当院では薬の予期せぬ副作用の防止のため学会の推奨通り半年に一度の採血を行っております。採決時は神経障害を起こさないのが最も大事です、大きな神経の走行の部分は挿しませんが、ピリリという指先まで走る痛みがある時はその場で言ってくださるとそれ以上挿すのをやめ別の場所にしています。採血部位は採血後数時間は重いものをのせないでください、再出血した場合は抑えて下されば服の上からでも押さえてくれればとまります。採決時の抑えが悪いとあざができる方がいますが、通常は数日で消退します。
1-3月と8-10月に採血を行うようになんとなくしています。
そのほかに持病(甲状腺機能青果商、肝障害、腎障害、貧血、糖尿病、高脂血症)があるかたや、採血にて濃度を測る方がいい薬の方は頻回に採血を行っております。
よくある採血項目
CPK:筋肉が壊れた時に高くなります。薬が筋肉を攻撃した時、筋肉の何らかの病気、打ち身や筋トレの影響にて高地になります。高いのが継続すると腎臓などに良くないので測定し高い場合は運動の禁止と水分摂取を促します。薬が筋肉を攻撃している場合は服薬を変更する必要があります。熱やこわばりがあるひとはこの値をはかることがだいじです。薬が筋肉を攻撃する病気を名前が仰々しいのですが悪性症候群といい水分不足でも起こりますがきをつけています。
AST、ALT、γ-GTP:肝機能障害で高まります。薬が肝臓を攻撃することで高まることもありますが、脂肪が肝臓を攻撃しても高まります。低栄養低体重でもおこります。
BUN、CRE:腎機能障害でたかます。薬が腎臓を攻撃することで高まります。感染や脱水によっても高まることがあります。NA、K、CLも電解質と言って腎臓が調整しています。嘔吐下痢などによって異常値になります。
CRP:炎症所見と言いまして、感染症でも薬が攻撃にしても高まります。肥満やたばこや悪性疾患においても高まります。
TSH、FT3、FT4:甲状腺機能です、気分のホルモンとも言われ甲状腺が乱れると気分が変動します。またT3は省エネ度合いを表しています。体が栄養不足から省エネ運転に入るとT3(人によって4も)が下がります。太りやすい状況になっています。
WBC:白血球の値は炎症やたばこや肥満などであがります。薬が体を攻撃していても上がりますし、悪性腫瘍などの病気でも上がる人がいますので注意しましょう。
RBC:貧血で下がります。貧血の原因は鉄分の不足か出血がどこかにあることで起こりますので注意が必要です。
その他:薬の濃度(濃度が高くなると体に害があるもの)に関しては図ることができますので極力図って高値でないことを確認しています。
採血の結果は緊急であるとSRLから連絡がきて、私からLINEいたします。そうでなくても私が緊急でお伝えしたほうがいいと判断したものに関しては緊急のLINEをしています。診察が終わった夜に採血結果を確認し対応しています(22時前後になって恐縮です)。緊急のおLINEが必要ない方に関しては次回の診察時にお伝えしています。
採血のときにリクエストがある方はお伝えくだされば、できるかお伝えしています。子供の血液型はどこの施設でもいまだ測ったことがない方に関しては一度だけ無料のサービスで測定しています(かかりつけの患者さんのみ)
治療の目標設定(工事中)
治療の目標や今後の経過を患者さんと相談し想像するのですが、一般論は言えるのですが患者さん個人個人のことはその特性や今後の行動に依存してすごくむずかしいものです。多くのメンタル疾患は慢性疾患でありまして、治療は半年以上続くことがほとんどです。様々な患者さんの特性とその病気に合わせて目標を共有して対応できる医療機関でありたいと思っております。
医療はまず薬や行動改善や心の持ちようなどをととのえて、病前の状態にするように努めることが主な治療となります。薬を飲んでいてもほぼ健康な状態とするのが目標となることが多いです(医学的にはそう教えられる)。当院も医者としてそのように思っております。
いくつかの薬を組み合わせ、カウンセリングなどを併用して、健康になる行動をしていただいて、やっとほぼほぼ病前の行動ができるようになって。医者としては「やっとここまでたどり着けたな~よかったな~」と思っている中で、患者さんから「先生いつになったら治るんですか」といわれて絶句してしまうこともあります。薬には無縁の方も世の中にいまして、家族や友人からいつまで薬を飲んでいるんだといわれることもあるようです。
コロナのようにすぐに治る病気と世の中には残念ながら今の医療では治らない病気というものがあります、1型糖尿病や家族性コレステロール血漿や発達や双極性の疾患がそれにあたります(以前は花粉症も治らない病気でした)治らないと言っても大きく分けて二パターンあります。
1パターンはさきほど申したように治療をしっかりやって病前のような状態にまでは持ってこれたのであるが、薬やカウンセリングを継続する必要があるということです。このような状況が悪いとは思っておりません、無理に治療を切って病状の悪化に悪影響があるぐらいであれば飲み続けたほうがいいこともあります。冷静に自分の人生の将来を見つめて治療を継続されていく人生とやめてみる人生とどっちが良い人生になりそうか検討していきましょう。投薬だけを継続していくことも人生にとっていいことであることも多いです(自分に合った薬は悪いものではありません。)現在社会や求められるものが多く、社会の中での役割もあります。薬を飲んでてもある程度のパフォーマンスを保つ必要がある方が多くいます。人によってはカウンセリングだけは月一回行いまして、人生の選択や考え方や日常の生活の仕方を相談してうまくやれるように軌道修正して生活されることが健康を維持することに役立つこともあります。
2パターンは薬や精神療法やカウンセリングを行い健康になる行動を継続してくださっているにもかかわらず、以前の状態に戻れない状況となっている方です。中高で発症する病気も多く以前と比べてどうして、と思われる辛い気持ちが出るのはよくわかります。投薬や精神療法やカウンセリングを用いて健康になる努力をして頂きているのも関わらず以前の状態にならないこともあるのが病気なのです。病気を否認したくなる気持ちや怒り、辛い気持ちや抑うつ的な気持ちになりつつ病状を受容して、この状態の中で何をすることが今後の人生をよりよくすることかと前向きになることが重要です。そんな中で、当院でできることとして行政の援助が受けられるように(手帳や年金のお手伝い)、会社への診断書や紹介状のやり取り、薬などにおいて少しでも機能的になる試み、カウンセリングなどで悪化を防ぎ健康的になる心の持って生き方やいくつかの技法をみにつけていだくことで医療があることが患者さんの人生に貢献できるようにしていきます。
もちろん治せる病気もあります。摂食障害や適応障害や不眠症やメタボリック症候群です。摂食障害のかたに「治療期間はどのくらいかかりますか」と聞かれて困ってしまうことがありますが、それは患者さんの行動によることが大きいからです。適切な行動が取れれば早く治るし、不適切な行動をとればおそくなります。人によっては治療が届かずなくなられる方もいる疾患です。適応障害においてはストレス因を離れることで改善が見込まれる疾患とされています。患者さんの特性にもよりますが、強く適応障害になりますとPTSDに近い病態となりまして、改善に数年を要することもありますし、治療が届かずなくなられる疾患でもあります。この場合もすぐにストレスから逃げられる人はいいですがそうでない人は長く続くこととなります。治療もスポーツなどの習得もそうですが、患者さんの出せるペース以上を期待して目標立てても治療がうまくいきません、自分をあるがままに見つめて、今日できる一歩を少しずつやっていくことが大事となります。
紹介状
入院やセカンドオピニオンなどで紹介状をお書きしておりますが、1週間は下さい。今日書いて!!とご立腹される方もいますが、その場で書くことはなかなか困難です。また本人さんが必ず医者と相談してください(親御さんが紹介状を希望され記載したところ、後日本人が来られて、先生が紹介したら新しいところに行かなくてはいけなくなったと泣いておられたことがありまして、本人以外の対応はしないことにしました)適切な紹介先医療機関でありしっかり責任をもって紹介できる患者さんでしっかりと当院を受診していた患者さんであれば必ずご紹介しています。
大学病院への紹介:セカンドオピニオンや入院であれば紹介したしますが、その後戻ってくることが前提です。兄弟がかかっているからとか、知り合いだからとかではご紹介いたしておりません。大学の先生から「重症でないのに送るとは何事だ」と何回かお叱りを頂いております。病診連携ということがありまして、診療所で見られる患者さんは診療所で、大学病院でないとみられない患者さんは大学病院となっております。
入院施設のある病院に行きたい、入院が前提であれば紹介しますが、そうでなければお断りしています。これも紹介ご後でお叱りを受けて今後こちらからの紹介を受けてくれなくなるためです。
当院でしっかり治療をすると決めてこられたのであれば数回でやめて医者をうつるのではなく半年は一回/2週(短時間枠ではない)通って治療してそれでも改善しなくて他の療法を希望されればお好きな診療所に紹介します。半年であう薬を探し、環境調整をし、自分を知り適応させるきっかけを作ってください。受診してすぐにまたほかを紹介希望される方は紹介先でもご迷惑をかける可能性が高いためお断りしています。どうしても数回で当院での治療を終了したい場合は紹介もとにお帰り頂きましてそこで治療を継続いただき、今後のことを対応ください。当院も他院に紹介して合わなかった方や何らかの理由で戻ってこられた方には治療の継続か他院への紹介をしています。
精神疾患は慢性疾患であり長期の時間かけてゆっくり治療をしてくものです。数回の治療で変わるものではありません、自分自身にここちよい話のみする診療所に通うべきではなくちゃんとした医療を受けられるところに通ってください。当院はしっかりとした施設で研修した医師が行う医療+αが受けられる診療所です。ご自身の希望に合わないことや大変なことや辛いことも目標にされますが、病気を治すためですので安心してしっかりと受診してみてください。
運転と妊娠
以下のことは少し厳しいことを申し上げますが、本人や周りを守るために申しています。
薬に対しての運転も妊娠も私は個別に判断をしていません。薬局で出される紙に運転などの危険な行動を伴う行動は注意と書いてあれば注意ですし、禁止とか入れあれば禁止です。薬のリスト上で妊娠リスクがAであればA、DであればDのリスクがあります(妊娠と薬_04-00 (okusuri110.com))。私は薬の量を少しか出さないことも多いですが、それでもそのリスクがあると認識ください。事前に運転や妊娠の希望があれば投薬変更の都度申してくださればしっかり調整します。現在、薬を過去に飲んだせいで今後の妊娠のリスクが上がるものはほとんどなく、当院で出す薬にはありませんのでので服用しているときだけのリスクです(バルプロ酸も大丈夫です!勘違いされる人が結構多いです)。別途相談窓口も紹介してます(妊娠と薬情報センター | 国立成育医療研究センター (ncchd.go.jp))
病状に対しての運転は個別に判断をしていますが、日中に発作的な症状があるかた、抑うつ不安が不安定な方、不注意がある方や眠気があるかた、仕事や学校にいけないぐらい重たい方は運転は禁止としています。健康な人でも交通事故は多く、車は相手を傷つけバイクは自分を傷付けることがありますので公共交通機関を使いましょう。それ以上の判断は申し訳ないですが、横で見ることもリハビリセンターのシュミレーションもないので申すことができません。別途免許者センターに相談すると専門の施設紹介してくれるところもあるそうです。
周産期には精神症状が悪化することがあり、十分な準備が必要となります。薬的には妊娠へのリスクが少ない薬に変更して、半年安定しているのを見るのがいいかとは思います。妊活前に必ずおしえてください。環境準備も大事です。一部の区は出産後しばらく集団で生活して援助を受けることができる施設がありますのでそれを使いましょう。またご家庭での産後の状況はホルモン的にも睡眠的にも育児的なタスクや緊張においてもかなり負荷がかかりますので、援助のかたが一緒に住むなどして毎日のケアができる状況にてご対応ください。里帰り出産も健常の方より長く十分な期間でおこなってください。当院は病気を持ちながらなるべく安全に出産をする方を応援しています。生まれる時期や環境調整、適切な産婦人科の選び方などさまざま相談援助を行います。基本的にはきっとうまくいくだろう、なんかあったら周りに対応してもらおうではなく、最初は十分すぎる準備で安全に望み、不要であれば援助を引っ込めることが大切です(家族に半年ぐらい一緒に住むお願いをしましょう)本人と子供がとてもつらい状況になってしまうことが、まだまだ現代の精神的な病気をお持ちの方の周産期に実際に発生しているのです。そのため保健師などが全部の出産家庭を訪問している自治体があり、それでも防げない問題が発生したりしています。
心理的な訓練(工事中)
心理的な訓練は病状から改善させるだけでなく、今後の再発予防を含めて健康に生活するにはとても重要なことです。
本を一冊さらっと読めばいいものでは決してありません。心理的な習得はひとつの言語やひとつのスポーツを習うのと同じであると思っております。英語を勉強するには、英語のテキストを数冊かって日々少しずつ勉強していく。できれば時々専門家に教えていただく。一人だと動機を保つのに苦労されるとおもい専門家などの刺激を時々受けることはとても重要です。
テニスにたとえる下手なフォームで素振りを毎日していても筋力がつきますが、上達には遠回りです。適切な素振りの方法を教えてもらい、何回も家で行い、それをまたみてもらい・・・。と継続しなければなかなかよくなりません。大変で時間やお金もかかりますがその中に楽しみや健康や人間関係など得られるものも多いでしょう。
英語もテニスも心も継続すれば必ず一歩一歩改善していきます。心理の訓練は専門家が書いた一般の人向けの本を数冊しっかり読んで(小説ではないので一章終わって理解して実践して~次の章にすすみましょう。)、反復して実践して、しっかり専門家に見てもらいましょう。抑うつ的な問題がある人は「ぜひこころが晴れるノート」を継続的にやってみてくださいね。気持ち-行動-思考-身体の表や、コラムも見てアドバイスしていくことも可能です。
開院日カレンダー
開院日→〇がついている日です(△は午前のみの開院)
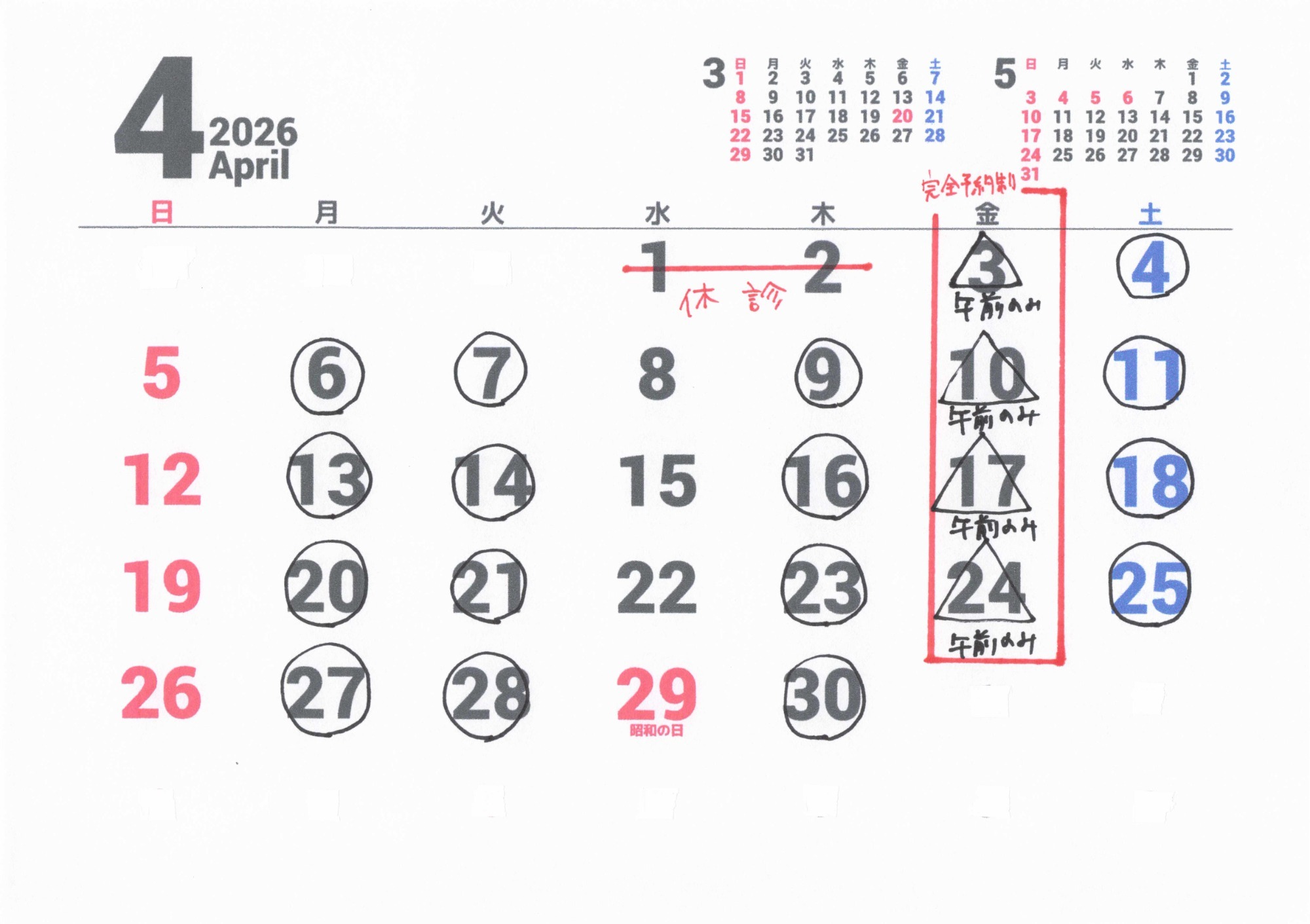
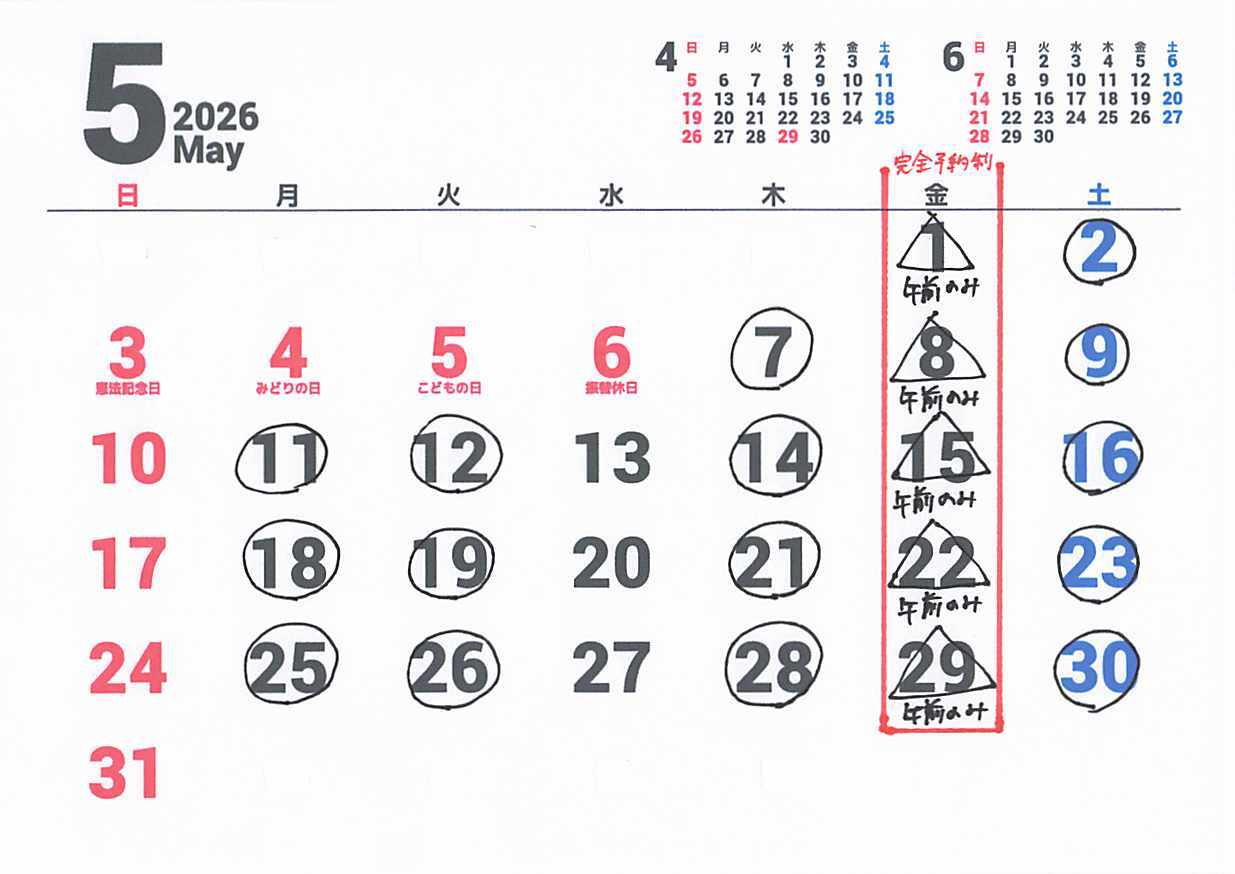
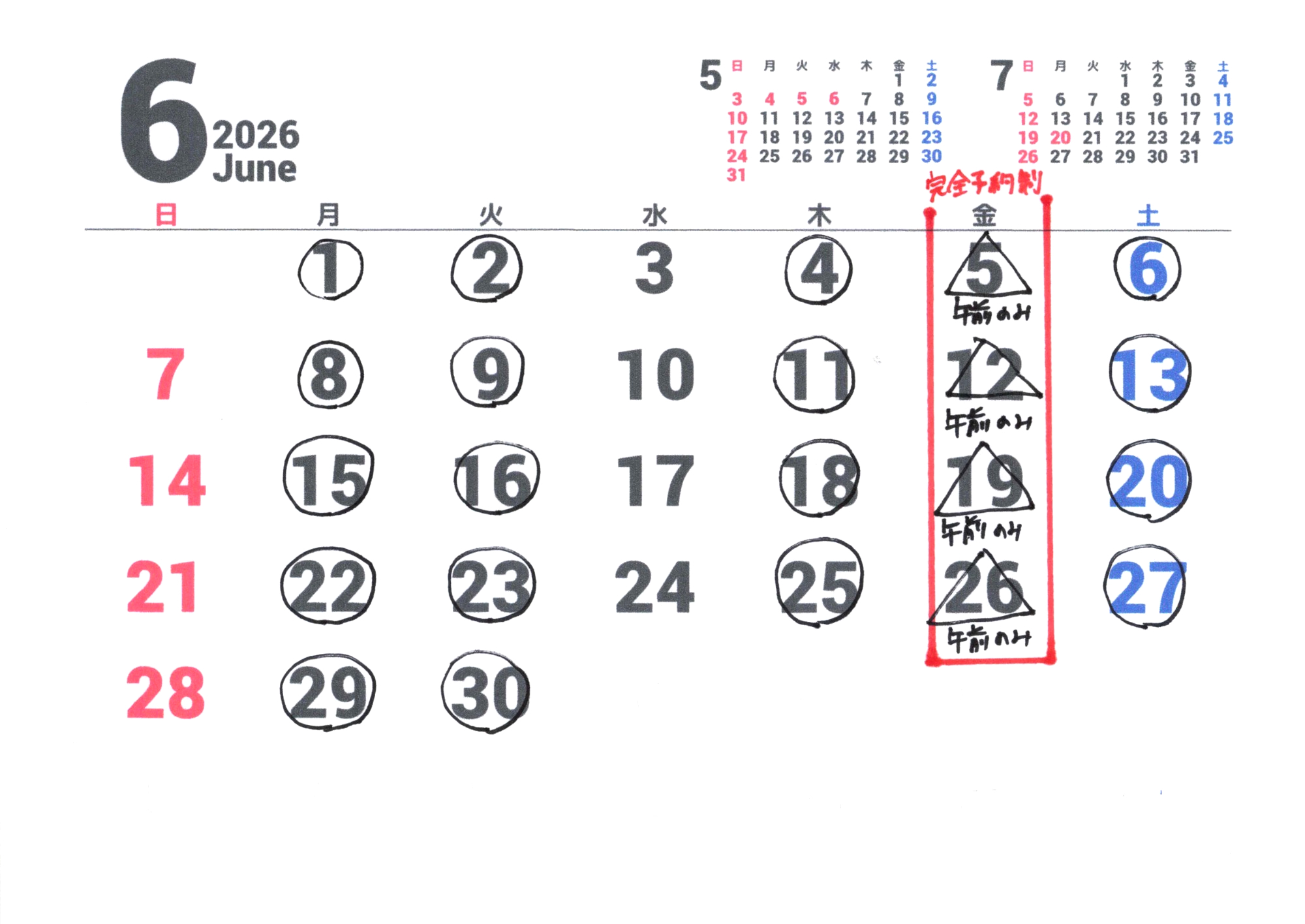
追加のお知らせ
電子カルテ変わりました。お金は必要でしたが、報酬の計算が分かりやすく修正が少なくやれるのではないかと思います。 しばらくは慣れないシステムで少し迷惑かけると思いますがよろしくお願いします。
何か疑問や疑義があればラインにご連絡ください。不備があればしっかり対応いたします。当院は違法なことは一切やらない診療所ですので当たり前ですが、安心しておかかりになっていただければと思います。
診療報酬の詳細
安くなったもの:通院精神療法、高くなったもの:再診料
取り始めたもの:時間外対応加算と医療DX加算(数年送らせていただく事にしました。)ベースアップ加算、オンライン精神通院療法、心理支援加算
最初から全部取っているところよりは少しだけ安く済むようにはしています。内科の方などはかなり安くなっているかとは思います。ただ、いつ取り始めるかや取らなくするかは今後変わっていきます。私もついていくのに精一杯ですが、不当に多くとることはないようにわざと少し少なくする工夫しています。
また加算に伴いまして下記の対応も引き続きおこないます。(患者さん同意のある時のみです)
〇 ケースマネジメント(心理とも相談できます)
〇 障害福祉サービスや介護保険に係る相談もします(ヘルパーの対応いたします)
〇 相談支援専門員、介護支援専門員、訪問看護師からの相談に対応
〇 学習相談など市町村等との連携
〇 身体疾患の診療、他科連携(他院の薬が出たらラインで送ってください)
〇 健康相談(検診や人間ドックの結果)、予防接種の実施
〇 可能な限り向精神薬の多剤(当院は規定以上出しません)、大量(減薬調整します)、長期処方は控える(数週間で出します)
5月のお知らせ


